



    |
|
СклеротерапияКомпрессионная склеротерапия является средним по степени воздействия методом и находится в промежуточно положении между оперативным и консервативным методами лечения варикоза. В настоящее время компрессионная склеротерапия вышла на новый уровень эффективности, и это привлекает к ней повышенное внимание со стороны флебологов. Компрессионная склеротерапия используется уже много лет в США и европейских странах и считается классическим амбулаторным методом лечения начальных стадий варикоза. Применение такого вида склеротерапии помогло избежать значительного количества осложнений и запущенных форм варикозной болезни. При компрессионной склеротерапии в варикозную вену вводится вещество-склерозант, которое вызывает склерозирование стенки сосуда. Это вещество вызывает ожог химического рода, из-за которого стенка вены асептически воспаляется, затем склеивается и рубцуется. В результате сосуд «исчезает», оставляя вместо себя рубцовый тяж. Часто применяется методика фоам-форм (пенной) склеротерапии (Foam-Form). 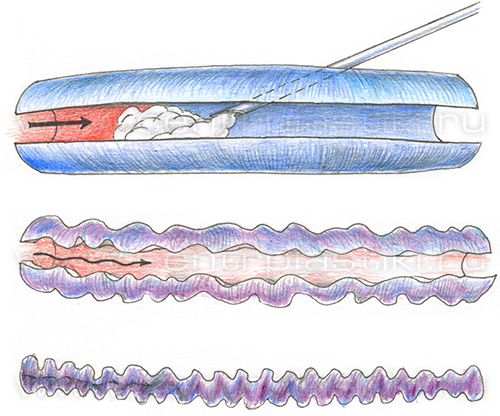 Склерозант вводится в виде пены, которая в ряде случаев имеет преимущества перед введением склерозанта в жидком виде. Методика получения пены для выполнения склеротерапии разработана доктором Лоренцо Тессари, а технология лечения варикозной болезни этим методом была отработана его учеником Аттилио Кавецци и применяется с 2002 года. Все склерозанты могут быть разделены на 3 группы: детергенты (полидоканол (ПОЛ, Этоксисклерол), натрия тетрадецилсульфат (Фибро-Вейн); осмотические растворы (натрия салицилат 30 и 40%, натрия хлорид 10% и 20%, сахароза 5%, фенол 1%, декстроза 66%); и химические склерозанты (глицерин, этанол, 4% полииодный йод). Особенностью осмотических препаратов является их неизбирательное действие и повреждение всех клеток, в том числе и клеток крови. В ряде случаев эти препараты могут проникать сквозь стенку сосуда в окружающие ткани, вызывая некроз. Поэтому при использовании данного типа склерозантов требуется большая осторожность. Инъекции этих препаратов достаточно болезненны. Химические склерозанты (этанол) эффективен при лечении артерио-венозных мальформаций, то есть сосудистых образований с большой скоростью кровотока, при этом требуются высокие концентрации препарата (30%), но похожего эффекта можно добиться использованием полидоканола. Частым осложнением введения этанола является образование некроза мягких тканей. При введении Фибро-Вейна отмечается умеренная болезненность, некроз кожи может развиться при экстравазации раствора в концентрации более 1%, редко в качестве побочных реакций отмечаются аллергические реакции и гиперпигментация.  ПОЛ – безболезнен при введении, при экстравазации 1% не вызывает некроза кожи, реже развивается гиперпигментация, редко аллергические реакции. При этом эффективность равна Фибро-Вейну.  В нашей стране в настоящее время зарегистрированы и разрешены к применению для склеротерапии следующие вещества-склерозанты: полидоканол (этоксисклерол, Германия), (Фибро-Вейн, Англия). Их применение имеет доказанную эффективность и безопасность при соблюдении правил выполнения склерозирования. Показания к склеротерапииСклеротерапия может быть отдельным способом лечения варикоза, а также применяться в качестве дополнения к хирургическим методам, в том числе:
• варикоз на ранних стадиях, при котором отсутствует патологический венозный сброс из глубоких вен в поверхностные; При склерозировании ствола большой подкожной вены и крупных варикозных притоков часто развивается как острый тромбофлебит, так и реканализация. При этом последующее хирургическое лечение таких вен гораздо более травматично для пациентов. Противопоказания к склеротерапииСклеротерапия противопоказана:
• пациентам с ограничением физической активности, поскольку после склерозирования необходимо ходить в течение часа; Перед проведением склеротерапии следует сообщить врачу о приеме каких-либо препаратов (например, гормонов, нестероидных противовоспалительных препаратов, и т.д.). Такие препараты врач может отменить за несколько дней до склеротерапии, так как они влияют на свертываемость крови и могут привести к осложнениям после процедуры. Кроме того, настоятельно рекомендуется перед склеротерапией в течение 2 дней ограничить курение и прием алкогольных напитков. Также не рекомендуется проводить каких-либо косметические процедуры, связанные с удалением волос на ногах (бритье, депиляция воском или кремом), поскольку они могут привести к раздражению кожи или ее инфицированию. Склерозирование: техника выполнения1. Положение пациента. Процедура в положении стоя не выполняется уже в течение многих лет, в связи с большим риском развития тромбоза глубоких вен и малой эффективностью, так как склерозант в течение 5 секунд перемещается вниз по вене на 8 см, не успевая оказать существенного воздействия на вену в необходимом месте. Также довольно часто при такой процедуре у пациента возникает вазовагальный эффект (коллапс). В настоящее время процедура выполняется в положении пациента лежа. На конечность ниже места пункции надевается компрессионный чулок. После обработки кожи спиртовым раствором антисептика врач пунктирует вену и вводит склерозант. 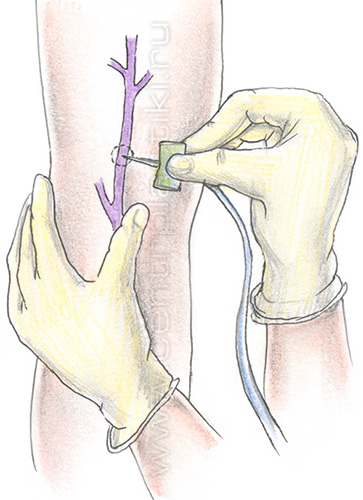 Удобнее вводить иглу срезом вниз, в таком положении уменьшается риск задеть противоположную стенку вены. 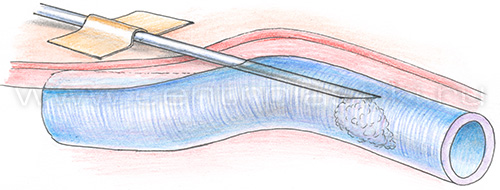 После удаления иглы на точку пункции фиксируется стерильный марлевый шарик. Укладывается латексная подушечка и надевается чулок (эластичный бинт). 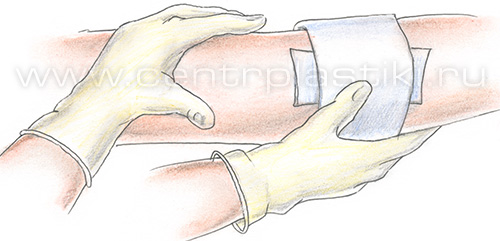 После этого процедура повторяется в вышележащих отделах конечности, если это необходимо. После окончания процедуры пациент встает и энергично ходит, поднимая колени в течение 30-40 минут для профилактики тромбоза глубоких вен. Компрессионное белье следует носить не менее 3 суток. Как правило, на третьи сутки назначается контрольный осмотр. Во время осмотра решается вопрос о необходимости продолжения компрессии, проведении дополнительных сеансов склерозирования. В течение недели после процедуры склеротерапии желательно ограничить физические нагрузки, в том числе посещение спортзала, бассейна и сауны. 2. Склерозирование с помощью пенного склерозанта. Особенностью является то, что непосредственно перед введением склерозант вспенивается с помощью простого переходника.  Соотношение «жидкость – газ» должно составлять: 1 часть жидкости к 3 или 4 частям газа. В качестве газа используется воздух. Длительность существования пены для 1% полидоканола составляет 120 секунд, соответственно в течение этого времени пена должна попасть в вену. Преимуществом введения склерозанта в виде пены является то, что количество используемого лекарства меньше по сравнению с простой жидкой формой. Пена, попадая в сосуд, вытесняет из него кровь и непосредственно контактирует с эндотелием вены, вызывая его повреждение. При склерозировании вен большого диаметра введение препарата в жидкой форме приводит к его разбавлению кровью и, соответственно, снижению концентрации и эффективности. Использование пены для сосудов менее 1 мм в диаметре неоправданно. Эффективность склеротерапии в устранении проявлений варикозного расширения вен достигает 85%. Побочные эффекты склеротерапии1. Гиперпигментация – появление коричневых пятен в местах инъекции склерозанта. Частота развития гиперпигментации варьируется в широких пределах и зависит от используемого препарата, концентрации и количества раствора. Чаще всего появление пигментации – это временное явление, и в течение года она самостоятельно исчезает. Однако у 1-2% пациентов пигментация сохраняется более года после лечения. Гиперпигментация после склеротерапии представляет собой отложения гемосидерина в дерме. При изучении причин развития этого состояния было выявлено, что у многих из пациентов существует нарушение транспорта железа в коже. Чаще всего пигментация появляется после лечения телеангиэктазий. Также отмечена предрасположенность к образованию гиперпигментации у темнокожих, темноволосых людей. Профилактика: использование умеренной концентрации склерозанта, которая вызывает лишь некроз эндотелия, а не всей стенки сосуда с последующим диапедезом эритроцитов в окружающие ткани, ограничение давления на поршень при введении склерозанта, ограничение приема препаратов железа в течение 1 месяца после склерозирования, а также умеренную компрессию сосудов после процедуры для уменьшения риска выхода эритроцитов перивазально, Компрессия в течение 3 суток после процедуры обязательна. Лечение: удаление пигментных пятен с помощью Q-switched лазера, действие которого направлено на депозиты гемосидерина. 2. Отек как правило развивается в течение первых суток в области склерозированных сосудов и самостоятельно проходит в течение 2-3 суток. Профилактика: компрессия, прием нестероидных противовоспалительных средств, антигистаминных средств. 3. Появление телеангиэктазий. Появление ранее незаметных телеангиэктазий после склерозирования сосудов встречается в 20% случаев. Как правило, эти сосуды самостоятельно исчезают в течение 3-6 месяцев. Причина их появления, вероятно, кроется в стимуляции неоангиогенеза в результате повреждения сосудистой стенки во время склерозирования. Лечение: в подавляющем большинстве случаев эти сосуды имеют малый диаметр, и более эффективным является их лазеролечение (неодимовый лазер или IPL). 4. Боль. Для профилактики болевых ощущений во время процедуры использовать местные анестетики не рекомендуется, так как они вызывают вазоконстрикцию, и локализовать сосуд становится очень сложно. Поэтому уменьшение болевых ощущений достигается выбором препарата, его концентрации и толщиной иглы. 5. Покраснение (крапивница) в области инъекций. Развивается при введении любых склерозантов и длится около получаса. Если покраснение сопровождается зудом, то возможно применение кортикостероидной мази (например, клобетазол). 6. Рецидив варикоза. Рецидив может возникать в 40-50% случаев и зависит от многих причин. В первую очередь, от диаметра и протяженности склерозируемого сосуда, от степени и продолжительности его компрессии после процедуры. Осложнения склеротерапии1. Некроз кожи. Причины: инъекция в перивазальные ткани, или в кожную артериолу, связанную с телеангиэктазией, реактивный спазм сосудов. При выполнении процедуры небольшое количество препарата может попасть в окружающие ткани при извлечении иглы, при многократных пункциях, может произойти разрыв сосуда при введении препарата, а также некроз сосуда в результате действия препарата. Наиболее опасны осмотические склерозанты, наиболее безопасен в отношении развития некроза кожи полидоканол. Лечение: при подозрении на экстравазальное введение препарата следует сразу вводить гиалуронидазу на физ. растворе в поврежденную зону. Это позволяет предотвратить появление некроза. В случае развития некроза гаилуронидаза, введенная в ранние сроки, в некоторых случаях позволяет получать заживление без рубца. При позднем распознавании осложнения, некрозы, как правило, не превышают 4 мм в диаметре и заживают с образованием приемлемых рубцов. 2. Поверхностный тромбофлебит. Развивается в течение первой недели после склерозирования и захватывает в первую очередь ту вену, в которую вводили склерозант, однако в дальнейшем может распространяться проксимально, а также по перфорантным венам на глубокую венозную систему. Чаще тромбофлебит возникает при склерозировании вен диаметром более 2 мм. О клинической картине и лечении рассказано здесь. Профилактика: адекватная компрессионная терапия и регулярное наблюдение хирургом после процедуры. 3. Редкие осложнения. • Cистемная токсическая или аллергическая реакция • Тромбоэмболические осложнения (тромбоэмболия ветвей легочной артерии). Как осложнение введения склерозанта в систему глубоких вен возникает тромбофлебит глубоких вен. Тромбы могут мигрировать с током крови в легочную артерию, вызывая клиническую картину сердечно-легочной недостаточности. Данное осложнение является потенциально летальным, однако при склерозировании мелких вен практически не встречается. Профилактика: ограничение введения склерозанта в один сосуд 0.5-1.0 мл для предотвращения попадания лекарства в систему глубоких вен по перфорантам. Обязательно адекватная компрессионная терапия. Непременно! После склерозирования пациент должен АКТИВНО ходить не менее 30 мин, поэтому людям с ограничением физической активности (в результате любых причин) склерозирование противопоказано! Склеротерапия вен рукСклерозирование вен рук не является рутинной, часто выполняемой процедурой по нескольким причинам. Во-первых, эти вены не подвергаются действию ортостатического давления и практически никогда варикозно не изменяются. У людей, занимающихся физическим трудом, спортом, вены верхних конечностей расширяются, но это расширение носит физиологический приспособительный характер и не вызывает никаких неприятных ощущений. 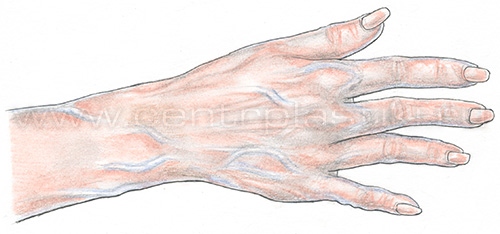 Чаще всего пациенты, обращающиеся за помощью, жалуются на расширение вен кисти. Пациентам кажется, что их руки выглядят натруженными, «возрастными». При осмотре, как правило, определяются расширенные синие вены на тыльной поверхности кисти диаметром около 4-5 мм. Очень важно объяснить пациенту, что после лечения вены кисти будут НЕОБРАТИМО НЕПРИГОДНЫ ДЛЯ ВНУТРИВЕННЫХ ИНЪЕКЦИЙ в будущем в том случае, если это понадобится для лечения по поводу какого-либо заболевания или операции. Процедура склеротерапии вен рук: пациент укладывается на кушетку. Кисть приподнимается над горизонтальным уровнем. Для пункции, как правило, используется 3 мл шприц и игла 30G. Плечеголовная вена прижимается пальцами для предупреждения распространения склерозанта на предплечье. В качестве склерозанта используется пенная форма 0,5% Фибро-Вейн, 1% ПОЛ. 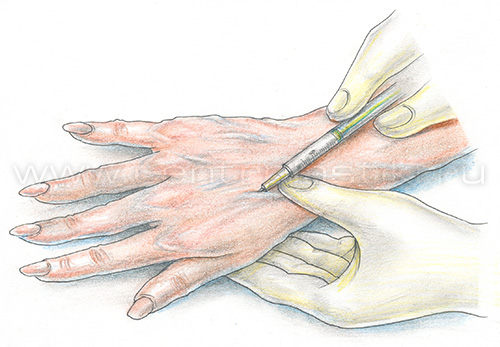 После удаления иглы рука мягко массируется. На место обработанной вены накладывается подушечка и эластичный трикотаж. Рекомендуется в течение суток носить эластичную повязку. Другим возможным способом удаления вен кисти является операция - мини-флебэктомия. Техника выполнения аналогична этой операции на венах нижних конечностей (см. минифлебэктомия). Под местной анестезией выполняются проколы по ходу вены, из которых специальными инструментами удаляют вены. На точки проколов накладываются стерильные повязки и компрессионный трикотаж, на следующий день выполняется перевязка. При этом способе удаления вен в раннем послеоперационном периоде может быть незначительная гематома, руку нельзя мыть в течение 7 дней, до заживления ран. |
||||||||||||||||
| |||||||||||||||||